在现代医学的快速发展中,临床输血已成为一种常见且至关重要的治疗手段。无论是急救患者、手术中的失血情况,还是治疗某些疾病所需要的血液支持,输血都扮演着不可替代的角色。输血不仅仅是一个简单的医学操作,它涉及多个环节,每一个环节的细节都直接关系到患者的安全和治疗效果。因此,规范化的临床输血流程是保障输血安全和效果的关键。
临床输血的应用广泛,尤其在急诊、外科手术、产科急救以及一些血液疾病的治疗中,都会使用到输血。输血对于患者来说,往往是生死攸关的选择。血液是生命维持的基础,没有血液的循环,人体将无法正常运作。尤其是对于失血过多的患者,及时的输血可以迅速恢复血容量,保证氧气和营养物质的供应,防止器官功能衰竭,挽救患者生命。
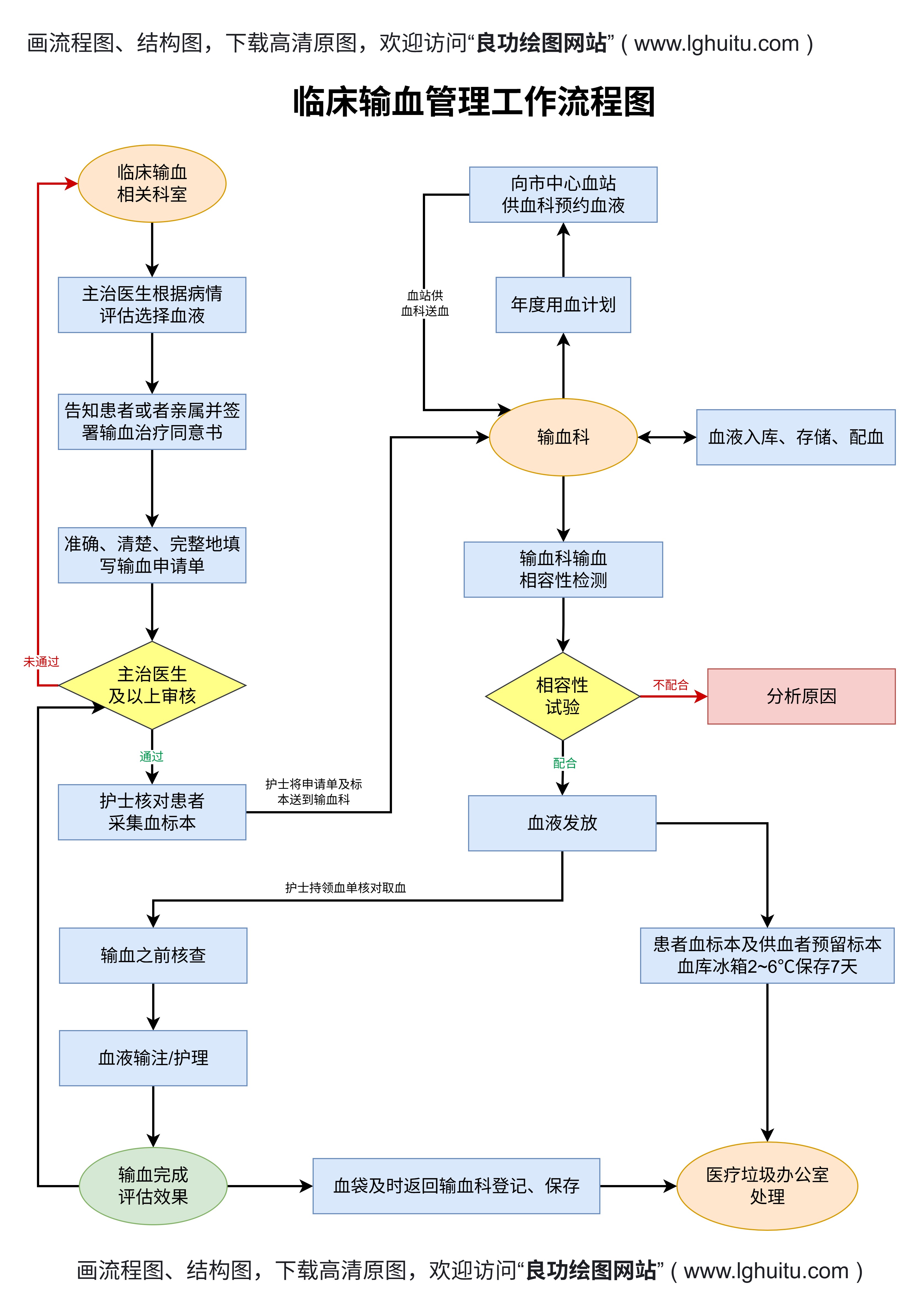
临床输血并非一项简单的任务,从血液的采集、筛查,到输血前后的各项准备、监测,都是严格按照规范进行的。下面将详细介绍每个环节的步骤和要求。
临床输血的第一步是血液的采集与筛查。血液的来源非常重要。现代医学中,血液多来源于血站或血液中心,这些机构按照严格的标准对献血者进行筛查,确保血液的质量和安全性。献血者需要进行健康检查,确认无传染病史、无重大疾病史,确保献血者的身体健康和献血的安全。
血液采集后必须进行一系列的筛查,以确保输血后的血液不会对接受者造成危害。例如,进行HIV、乙肝、丙肝等传染性疾病的检测,确保血液不含有潜在的病原体。这一过程对于保障患者的安全至关重要。
采集到的血液将进入血液分离过程。根据不同的临床需求,血液可以分离为红细胞、血浆、血小板等不同成分。不同的疾病或治疗需求可能需要不同成分的血液,比如贫血患者通常需要红细胞,而白血病患者则可能需要血小板或血浆。
血液成分分离后,必须在低温环境下保存,避免因存储不当导致血液质量下降。血液保存的时间也有限制,红细胞一般在冷藏状态下可保存21天,而血浆则需在冷冻状态下保存,时间一般为1年。
输血前,医生会对患者进行全面的评估。这一评估的目的是判断患者是否适合输血,以及需要输注何种血液成分。医生会根据患者的病情、血液检测结果等因素,决定是否需要输血及输血的具体方案。特别是一些慢性病患者或高风险群体,医生需要慎重考虑其输血需求,确保输血的适应症明确,避免不必要的风险。
在患者评估过程中,医生还会根据患者的血型和供血血液的血型进行匹配,避免发生溶血反应等不良后果。血型不匹配是输血过程中最为危险的环节之一,甚至可能导致致命的后果。因此,血型匹配非常重要,通常要通过血型检测、交叉配血等方式确保血液的兼容性。
输血前的血液配对与检测是确保输血安全的关键步骤之一。血型是决定是否适合进行输血的基本因素。每位患者都有自己特定的血型,常见的血型分为A、B、AB和O四种,不同的血型具有不同的抗原和抗体。为了避免输血过程中产生免疫反应,医生必须根据患者的血型选择合适的供血血液。
在输血前,医院会进行交叉配血测试,即将患者的血液样本与供血者的血液样本混合,观察是否发生凝集反应。如果发生凝集,说明两者血型不匹配,不宜进行输血。如果没有反应,说明血型匹配,可以进行输血操作。还会进行抗体筛查,确保血液中没有不兼容的抗体,以免发生输血反应。
在正式开始输血前,医疗团队会对患者的生命体征进行全面评估,并设定输血的具体方案。输血过程中,患者的体温、脉搏、血压等生命体征必须严格监控。如果发现异常情况,医生会及时调整输血速度或停止输血,避免发生严重的输血反应。
输血速率:输血速率过快可能导致心脏负担过重,甚至发生心力衰竭;而速率过慢则可能影响治疗效果。因此,输血的速率应根据患者的情况进行调整。
输血反应的监测:输血过程中最常见的并发症是过敏反应和溶血反应。为了及时发现和处理这些问题,医护人员要时刻关注患者的反应,一旦发生不良反应,应立即采取相应措施。
输血完成后,患者仍需进行一定时间的观察。观察期间,医护人员会继续监控患者的生命体征,并观察是否出现输血后的不良反应,如发热、过敏反应、呼吸急促等。如果患者出现任何不适,应立即进行处理。
如果输血过程顺利且没有出现异常,患者可以按时出院并继续治疗。对于一些需要长期输血治疗的患者,医院将建立专门的输血管理档案,确保每一次输血的安全和有效。
每次输血操作后,医院都会详细记录输血过程中的所有信息,包括输血的血液来源、血型配对情况、输血量、患者反应等。这些记录不仅有助于医疗人员对患者的后续治疗进行调整,也为血液质量追溯和事故处理提供了依据。
医院还会定期对输血工作进行总结与评估,分析是否存在潜在的风险和改进空间,进一步提高输血管理的水平。
临床输血流程涉及从血液采集到输血后管理的各个环节,只有严格遵守每一环节的标准和要求,才能确保患者的安全和治疗效果。通过科学的流程管理和规范的操作,临床输血能够最大限度地减少输血风险,保障患者的生命健康。